苦痛の少ない胃カメラ・大腸内視鏡検査、日帰り肛門手術、やけどやキズの湿潤療法は川越駅前胃腸・肛門クリニック(埼玉県川越市)
お問い合わせいただく前にまずは
こちらをクリックしてください
音声ガイダンスでの対応となります
049-227-8686
便秘外来
排便が順調に行われていない状態を便秘といいます。数日に1回しか排便されない場合は便秘と考えられますが、単に排便回数だけで決まるのではなく、1回の排便量が少ない(35g以下)、便が出にくい、残便感があるという場合も便秘と考えられます。
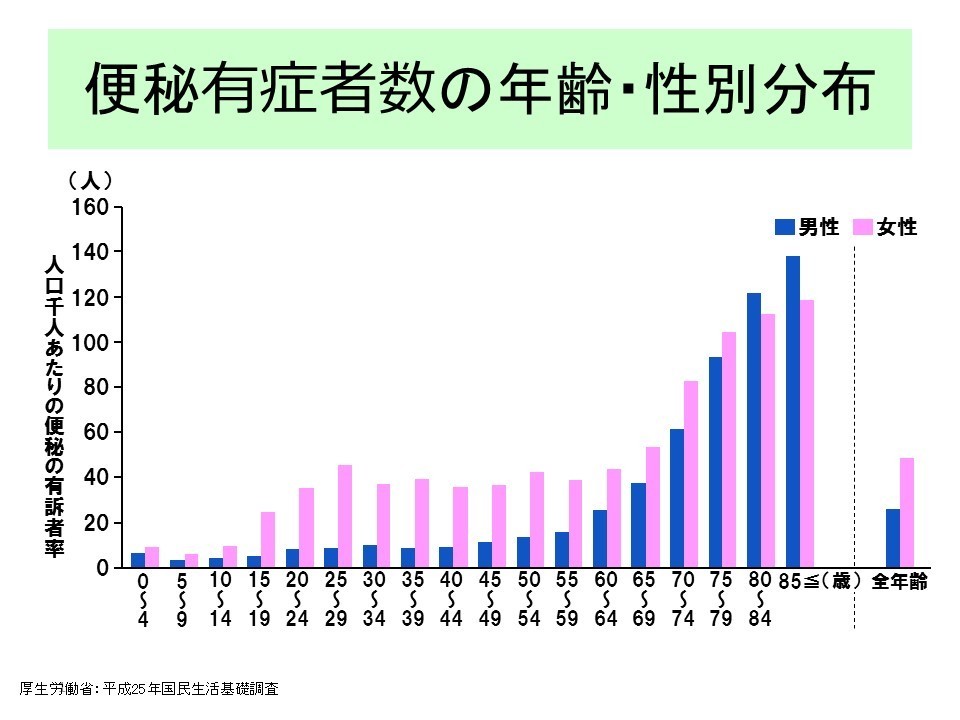
現在、便秘は放っておけない悩みの1つとなっています。特に、女性では20~60歳代の方の50%以上が便秘で悩まされております。また、高齢の方においては、年齢を重ねるごとに便秘の悩みが急増します。
当院では便秘の原因を同定し、その病態に合ったお薬を使用して治療します。単にお薬の治療だけでなく、食事指導、生活指導も行い、トータルにサポートします。
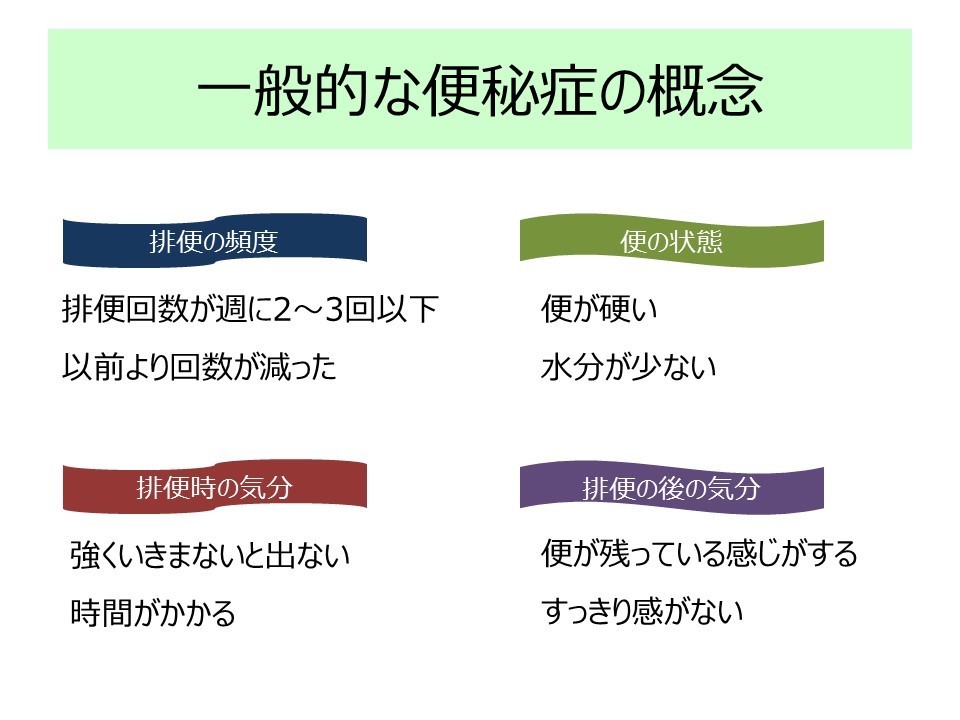
便秘症の定義
便秘症では排便が数日に一回程度に減少し、排便間隔が不規則で、便の水分含有量が低下している状態(硬い便)を指しますが、明確な定義はありません。
排便習慣は個人差が大きく、毎日排便があっても、硬い便や排便困難を感じる場合があり、排便が2~3日に一回で、便が硬くても軟らかくても全く苦痛を感じない場合もあります。
問題となるのは、排便困難や腹部膨満感などの症状を伴う排便異常 =「便秘症」となります。
便秘外来はこんな方におすすめ
- 長年の便秘で、何をやっても改善しない
- 下痢と便秘で悩んでいる
- 排便をしても、すっきり感がない
- 血便や黒い便が見られる
- お腹が張って苦しい
- 市販の便秘薬に頼っている
- 市販の便秘薬で対処していたが、効かなくなってきた
- 近所の先生に薬を処方されているが、うまくコントロールがつかない
- 便秘に伴い、肌荒れや吹き出物が治らない
便秘を放置しておくと?
大腸内の腐敗菌が増加して、おならが臭くなり、肌荒れ、吹き出物、口臭が強い、食欲低下、不眠、肥満、高脂血症の原因となります。
1~2週間排便が無く、お腹が張り苦しくなってきたために市販の下剤を飲んで、無理矢理に便を出している方が非常に多くおられます。そのような方法はお腹も痛くなるし、便秘の改善には何の役にも立たず、その場しのぎの対応です。薬を飲むと癖になって止められず、薬が効かなくなってしまい、量が増えるのでは?と考えて、このようなやり方をされているようです。
便秘の分類
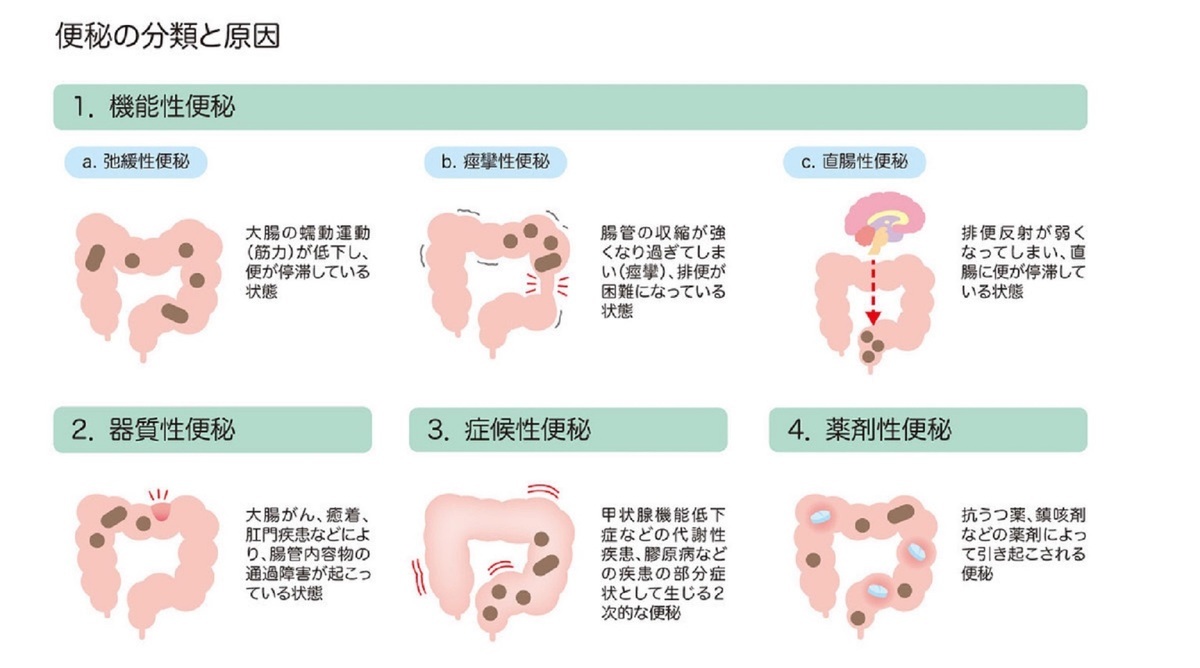
便秘には大きく分けて器質性便秘と機能性便秘に分けられます(その他、症候性便秘、薬剤性便秘があります)。
器質性便秘は、他の病気が原因で便秘となっているもの、例えば大腸がん、炎症性腸疾患(潰瘍性大腸炎、クローン病)、癒着、肛門疾患などです。
機能性便秘には、以下のものがあります。
・弛緩性便秘(腸が動かないために起こる):最も多いタイプ
腸の周りの筋肉が緩むことで、便の押出が悪くなった結果、水分が過剰に吸収されて便秘となります。原因は、食物繊維の摂取不足や排便に関係する筋肉が弱いこと(高齢者、運動不足、妊婦、長期の寝たきり)などが考えられます。
・痙攣性便秘(腸の緊張が強いために起こる)
腸自体の収縮が強くなり腸内容物の輸送が障害されて、便が硬くなり便秘となります。多くは腸の運動が亢進して腹痛を伴いますが、排便や排ガスで軽快します。コロコロとした硬い便で、残便感があります。ストレスの関与が多いとされ、若い女性に多いのが特徴です。
・直腸性便秘(便が直腸まで来ているのに出ない)
直腸に便が到達してもうまく排便できない、もしくは便意を生じないための便秘で、肛門に近いところで、便が貯留します。高齢者の弛緩性便秘によく合併します。
このタイプの場合、直腸がん、直腸瘤、直腸重積、直腸粘膜脱、奇異性排便時収縮などといった直腸肛門の病気が原因となって、排便障害となっている可能性があります。
便秘の原因
1.不規則な食生活(ダイエットや朝食抜き)
胃に食物が入ると反射的に大腸の大蠕動がおきて、腸の内容物が大きく肛門側へ運ばれます。これを「胃腸反射」といいます。赤ん坊が授乳の度に排便するのもこのためです。大腸の大蠕動を起こすには、睡眠中に胃の中が空っぽになっていることが理想的です。寝る前の食事はできるだけ避けましょう。
不規則な食生活を送っていると、身体のリズムが乱れてしまうので、当然、腸の働きも悪くなり、便秘を招きます。特に朝食を抜くと、胃腸反射が機能せず、腸の活動が不十分になり、便意が起こらなくなります。
それが続くと、やがて自律神経の働きが鈍って便秘が慢性化します。また食べ物が便の材料になるため、小食やダイエットは便秘の原因となります。
2.便意を我慢する
便意が最も起こりやすい時間帯は、朝食後です。せっかく朝食を摂って便意が起こっても、時間がないからとトイレを我慢してしまうと、便意は引っ込んでしまいます。こうした我慢癖をつけてしまうと、便意を脳に伝達する刺激が脳に伝わりにくくなり、便秘の習慣がついてしまいます。便意が起こったら、必ずトイレへ行く習慣づけが必要です。
3.食物繊維の不足
食物繊維は人間では吸収されずそのまま便の材料となり、便の量を増やし、同時に腸を刺激する働きがあり、排便をスムースにしてくれます。
食物繊維には「不溶性」と「水溶性」の2種類があり、それぞれ腸の中で異なる働きをしています。
「不溶性食物繊維」は、腸内で水分を吸収して膨らみ、腸壁を刺激して腸の動きを促します。便のカサを増やす作用があるので便秘解消には効果的ですが、水に溶けない性質のため、摂り過ぎると便が硬くなってしまいます。
「水溶性食物繊維」は水に溶け、腸管内の水を吸収して、便を軟らかくする作用があります。ネバネバした粘性があるので、腸内の老廃物や毒素を吸着し、便として排出してくれます。また、善玉菌を増やして腸内環境を整える働きもあります。
腸の健康を考えると、摂取量は「不溶性2:水溶性1」の割合が理想的です。もちろん、厳密に割合を守る必要はありませんが、バランスよく摂取することを心がけてください。
「不溶性食物繊維」を多く含む食品
豆:いんげん豆、えんどう豆、大豆など
穀物類:ライムギ、小麦、オートミール、玄米など
野菜類:ゴボウ、ブロッコリー、切り干し大根、キャベツなど
イモ類:さといも、さつまいもなど
「水溶性食物繊維」を多く含む食品
果物:バナナ、リンゴ、柑橘類など
海藻:寒天、昆布、わかめ、ひじきなど
きのこ:しいたけ、まつたけ、えのき茸など
「バランスよく」含む食品
じゃがいも、納豆、プルーン、キウイなど
4.水分の不足
便の硬さは、含まれる水分量に左右されます。水分の摂取がたりないと便は硬くなり、排便に苦痛を伴います。水分は食物繊維に吸収され、便のカサを増し、軟らかくて出しやすい便にしてくれます。
5.精神的要因
消化管は自律神経に支配されており、自律神経は意識して動かすことはできません。しかし、自律神経は感情や心の動きの影響を受けるため腸にもその影響が及びます。
腸は第二の脳と呼ばれており、脳が不安やストレスを受けるとその信号が腸に伝わり腸の運動に影響を与えることがわかっています。イライラやストレスで自律神経の働きが乱れ、腸の働きが狂ってしまいます。
6.運動不足
身体を動かすことによって、腸の動きも促進されます。特に座ったままのデスクワーク中心であまり運動をしない、できないという場合は腸の動きが鈍り、便秘になりやすくなります。
7.女性やお年寄りは便秘になりやすい
女性は排卵して月経が来るまでは、卵巣から黄体ホルモンが分泌され、大腸の動きを抑制する作用があります。そのために、周期的に便秘になる場合があります。また、女性やお年寄りは筋力が弱く、食事量も少ないため、便秘になる傾向があります。
8.薬の副作用
内服薬の副作用で便秘になることがあります。降圧薬や利尿薬などで水分不足になり、便秘になることがあります。
抗うつ薬や向精神薬は脳への刺激を抑え、鎮痛剤のモルヒネや鎮咳剤も腸の動きを抑制し、便秘になります。
9.その他
寝たきりになると、腸の動きが鈍くなります。また、甲状腺機能低下症や高カルシウム血症などの病気でも便秘になることがあります。その他、直腸瘤や痔核、大腸がんなどでも便秘となることがあります。
大腸内の善玉菌 ー 乳酸菌とビフィズス菌
乳酸菌とビフィズス菌はどちらも腸で生息する善玉菌ですが、その違いは体内の生息場所にあります。
乳酸菌は小腸に生息して健康をサポートする「乳酸」作り出します。大腸内の善玉菌のわずか0.1%を占めるのみです。
一方、ビフィズス菌は大腸に生息し、大腸内善玉菌の99.9%を占めます。乳酸菌と同じく「乳酸を作り出しますが、それ以外にも強い殺菌力のある「酢酸」を作り出します。この「酢酸」が大腸環境のポイントとなります。ビフィズス菌の生息場所である大腸は、不要なものを排出したりする重要なばしょであり、この働きが乱れると健康に影響を及ぼすことがあります。しかし、もともと私たちの体内に存在しますが、ビフィズス菌は加齢とともに減少してしまうとされています。ですので、高齢の方は特に、ビフィズス菌を積極的に摂取する必要があります。
オリゴ糖は善玉菌の餌になると言われています。
ブリストルスケールで自分の便のタイプを知る
このスケールは、1997年に英国のブリストル大学で開発された世界的な「便」の基準を示すものです。
日本でも医療機関での問診に多く利用されています。これを利用することにより、「便」の状態を把握することができます。ご自身でチェックして、健康状態を把握するのにも便利です。
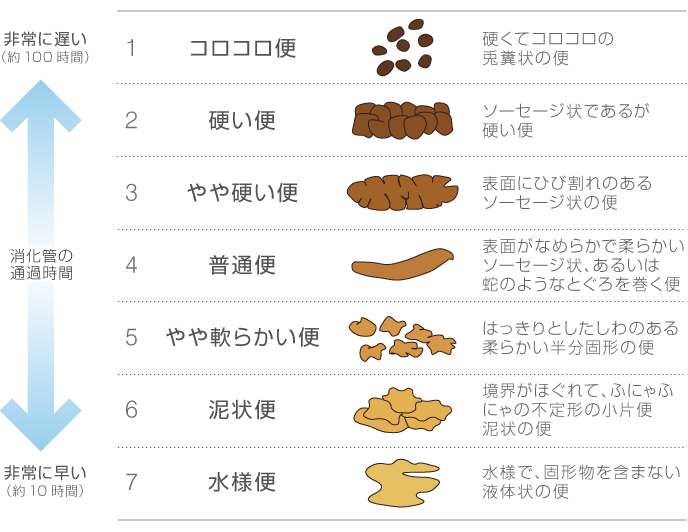
1~2:腸内に便が停滞する時間が長く、便秘とされます。
3~5:正常な便。特に4は理想的な便です。
便は何でできている?
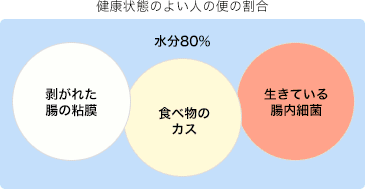
健康な方の便は、80%が水分です。
残りの20%は、剥がれた腸の粘膜、食べ物のカス、生きている腸内細菌が含まれています。
乾燥した便の1g中に、約1兆個の腸内細菌が含まれています。
バナナ状の便が理想
理想的な方の便は、水分量が70~80%で、バナナのような形です。
水分量が増えると半錬状・泥状となりますが、半錬状は健康な便です。
水分量が90%を超えると水様便となり、排便回数も増え下痢になります。
便の水分量が70%を下回ると、便は硬くなります。腸内を便が進むのに時間がかかってしまうと、便の水分が過剰に調に吸収されてしまい、更に進みが遅くなります。この状態が便秘です。
悪臭の便、排ガスは要注意
健康状態の良い方の便・排ガスは、臭くありません。便や排ガスが臭い場合は、腸内細菌のバランスが崩れ、腸内で腐敗が進み、有害物質が作られています。
肉類の摂取を少なくし、食物繊維やオリゴ糖など、腸内細菌のエサを多く摂るようにしましょう。便の出方もスムースになり、乳酸菌やビフィズス菌が増えるために、腐敗菌が増えにくくなります。
治療
食事指導、排便習慣指導、生活指導をし、薬を処方します。便秘症の原因(弛緩性便秘、痙攣性便秘、直腸性便秘など)、程度は人により様々です。一人ひとりに合ったお薬の種類、組み合わせ、量を見つけていきます。
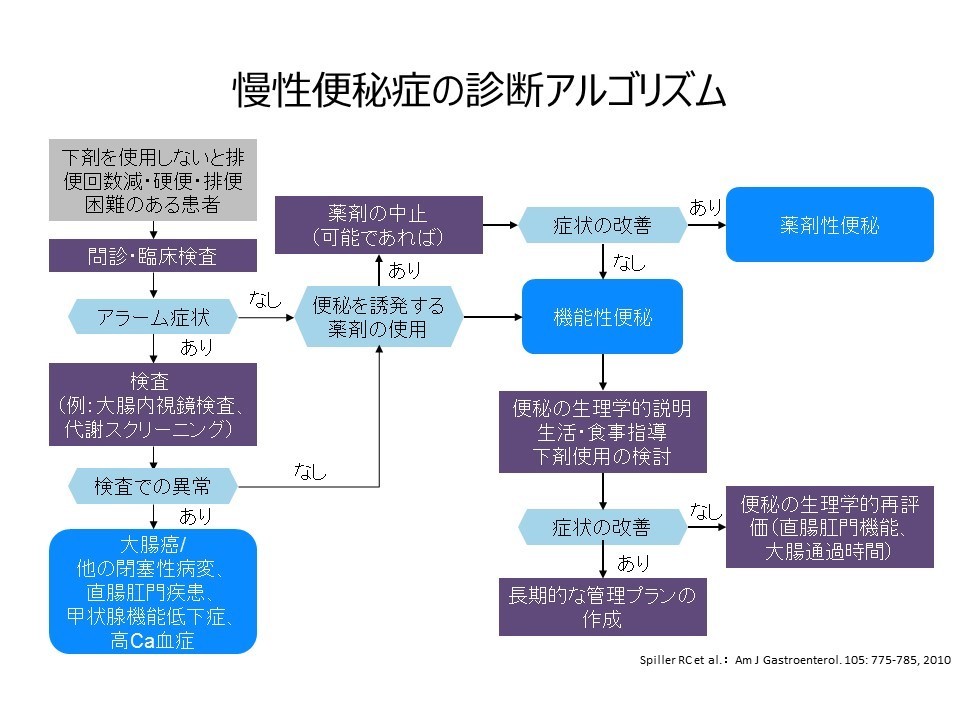
便秘は命に関わらないので、軽視している医師が多いのが現状です。便秘に関心の無い医師を受診しても、多くの場合は「刺激性下剤」を処方されるだけのことが多く、これは市販の下剤と同じく習慣性があり、徐々に効かなくなるパターンに陥ります。また、病気が潜んでいる場合もあるために注意が必要です。なかでも、「便秘が急に悪化した」、「数か月続く便秘」は特に注意が必要で、大腸内視鏡で病気がないかを確認する必要があります。
便秘の治療を行う場合、必ず踏まえるべき原則があります。大腸肛門専門医は、この原則を踏まえて治療を行います。
また、便秘の治療を始めるにあたり最も重要なことは、「大腸がんがないことを確認する」ことです。便秘の方は、治療を始める前に大腸内視鏡検査を受ける必要性があります。
アラーム症状:下血、腹痛、体重減少、貧血、50歳以上
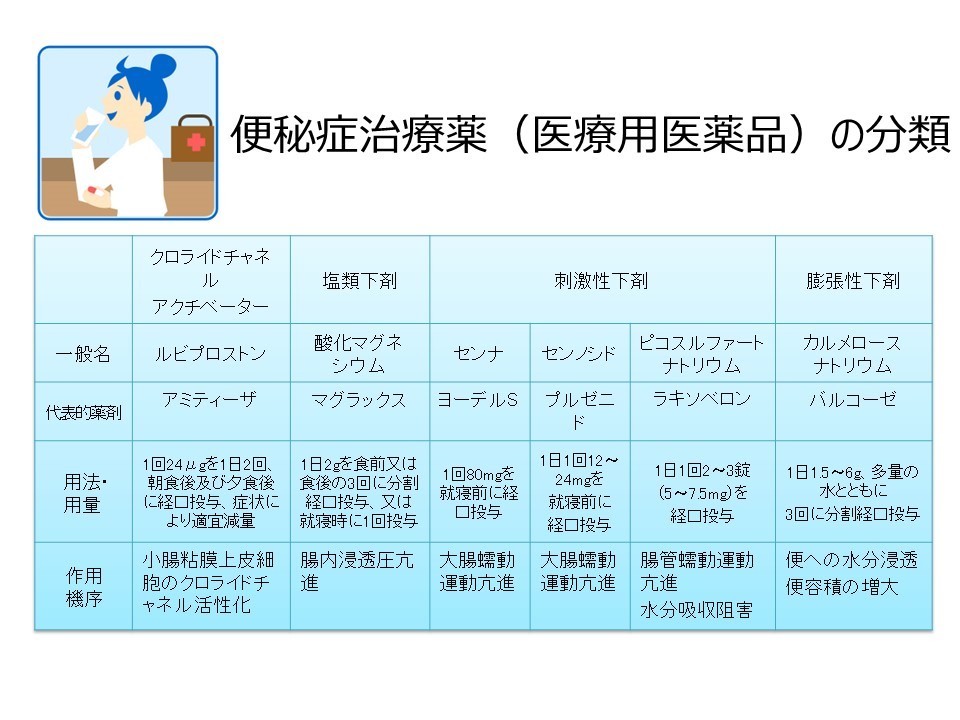
便秘薬の種類
塩類下剤:便のもととなる腸内の内容物の浸透圧を上げ、水分を腸内に移動させます。副作用が起こりにくく、安心して服用できます。
刺激性下剤:腸の粘膜を刺激して、腸の運動を高めるタイプの下剤です。下剤で問題になるのはこのタイプの下剤、アントラキノン系の下剤で、アロエやセンナ、ダイオウといった成分が入っています。市販されている下剤の約70%がこのアントラキノン系の下剤です。実際、即効性も高く、緊急用に短期間だけ使いのは良いですが、大腸メラノーシス(色素沈着症)の副作用があるため、常用は避けるべきです。「刺激性下剤」を使うことはいけないことではなく、適正量を週に1-2回までを目安に症状に応じて服用することが重要です。
膨張性下剤:消化吸収を受けない物質で、腸管内で水分を吸収して膨らみ、便の容積を増やし、腸に刺激を与えて緩下作用を表します。最も自然に近い排便を起こす下剤です。
また、お薬ではありませんが、特定保健用食品「イサゴール」という食物繊維加工食品も有効です。
脱下剤依存症、効果的な薬剤使用
「便秘なら下剤で治せばいいし、わざわざ食事に気を遣う必要はないのでは?」と思っている方は多いと思います。実はこの考え方がとても危険であり、便秘患者を増やす元凶となっています。下剤は腸を動かしたり、便を軟らかくして便を無理に排出させる薬剤で、便秘体質を根本から治すものではありません。困ったときに一時的に下剤を使うのは構いませんが、毎日のように使っていると腸の動きが逆に弱ってしまい、下剤を止めたときに自力で排泄できなくなります。これが便秘の進行形といえる「下剤依存症」です。
この便秘を招いてしまう問題の下剤は「アントラキノン系下剤」といわれるものです。生薬のアロエやセンナ、ダイオウなどが主なもので、市販薬の下剤の多くがこのタイプです。5年、10年とこのタイプの下剤を飲み続けていると、大腸の粘膜が黒ずみ、腸の動きが悪化する
「大腸メラノーシス(色素沈着症)」を起こしやすくなります。これも便秘が重症化する大きな原因です。
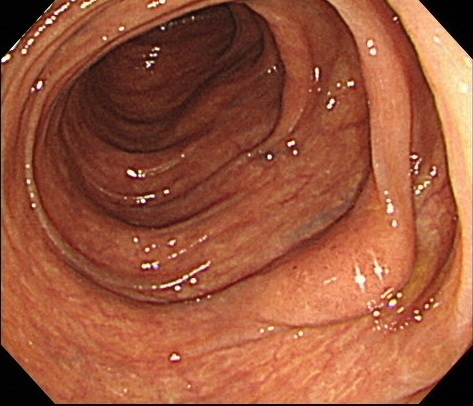
正常の大腸粘膜

長期間、アントラキノン系下剤を服用した
「大腸メラノーシス(色素沈着症)」
軽度の下剤依存症の方は、食事療法だけでよくなる可能性があります。しかし、便秘薬を通常以上に使用していたり、連日使用していたり、複数の便秘薬を使用しているなど、中等・重度の下剤依存症の場合、食事療法に効果的に薬を組み合わせ、1~2年かけてじっくり治療に取り組みます。最初は手放せなかった便秘薬が次第に減り、自然なお通じが戻ってくるように治療を進めます。食事療法に組み合わせる効果的な薬剤として、「酸化マグネシウム」や「新レシカルボン」などが挙げられます。
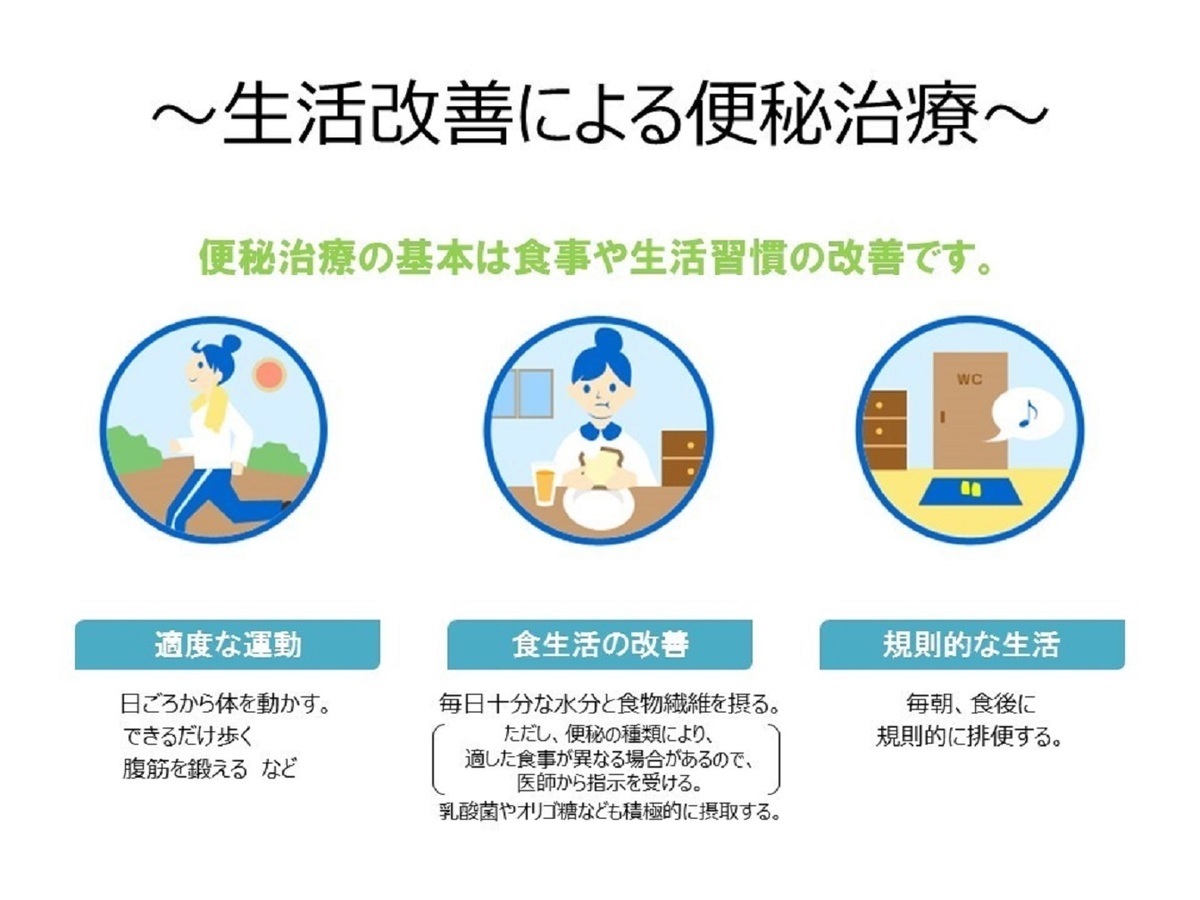
食事や生活習慣の改善を心がけましょう
- 適度な運動
日ごろから体を動かしましょう(できるだけ歩く、腹筋を鍛えるなど)
歩くことは自律神経のバランスを整えるとともに、腸管の動きを適度に調整します。1日30分以上のウォーキングが効果的です。
- 食生活の改善
毎日十分な水分と食物繊維を摂りましょう。便秘だからといって食べないと、胃腸への刺激がなくなり、逆に便秘を悪化させる可能性があります。朝起きたら冷たい水を飲むというのも、腸を刺激するという点で効果的です。乳酸菌やオリゴ糖も積極的に摂取しましょう。
- 規則的な生活
毎日、食後の時間に規則的に排便する習慣をつけましょう。直食後、胃と腸を刺激した後は排便しやすい状態となっています。始めは便意を感じなくても、トイレに行くことを習慣としてみましょう。余裕をもってトイレに行くことで、排便のリズムが戻ってきます。
- 便意を我慢しない
我慢すると、さらに便が出にくくなる原因になります。
便秘体操

便秘予防のマッサージ法
トイレの前に、おへその下に手のひらをあて、
右下下部からおへその上へ、時計回りに軽く押すように撫でます。
便秘を防ぐための簡単な体操です。体操前にコップ1杯のお水を飲むと、さらに効果的です。
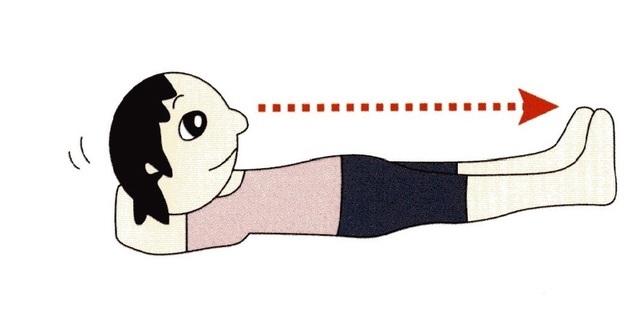
1.つま先を見る
仰向けになり、首だけを起こしてつま先を見ます。
1セット30秒、それを5~10回ほど行います。
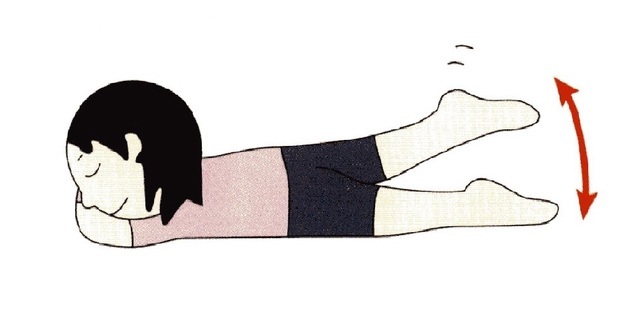
2.バタ足をする
床にうつ伏せになり、顔を手の上に乗せ、バタ足をします。
ゆっくりと30回を目標にしましょう。
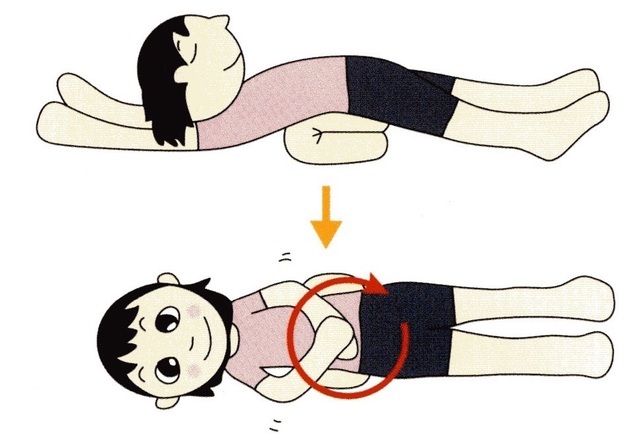
3.おなかをマッサージをする
クッションや座布団を2つ折りにしたものを背中に当てて仰向けになり、脚を伸ばします。
おなかを「の」の字(大腸の流れの方向)にマッサージします。
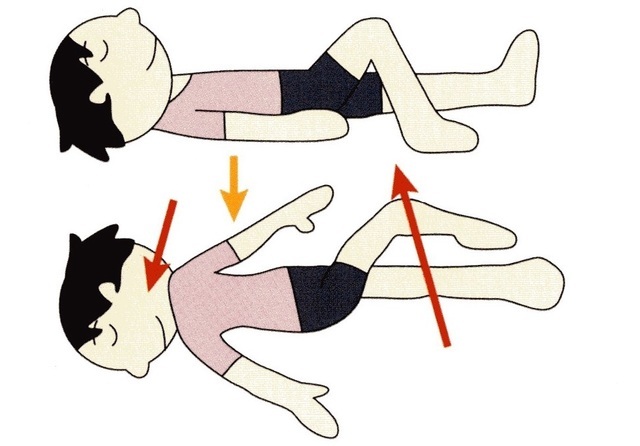
4.寝転んで上体をひねる
仰向けになり、右ひざを立てて、息を吐きながら左側に倒します。顔は右側に向け、右肩が浮かないように意識して、右側が終わったら反対側も同様にします。
左右で1セット、5~6回繰り返しましょう。
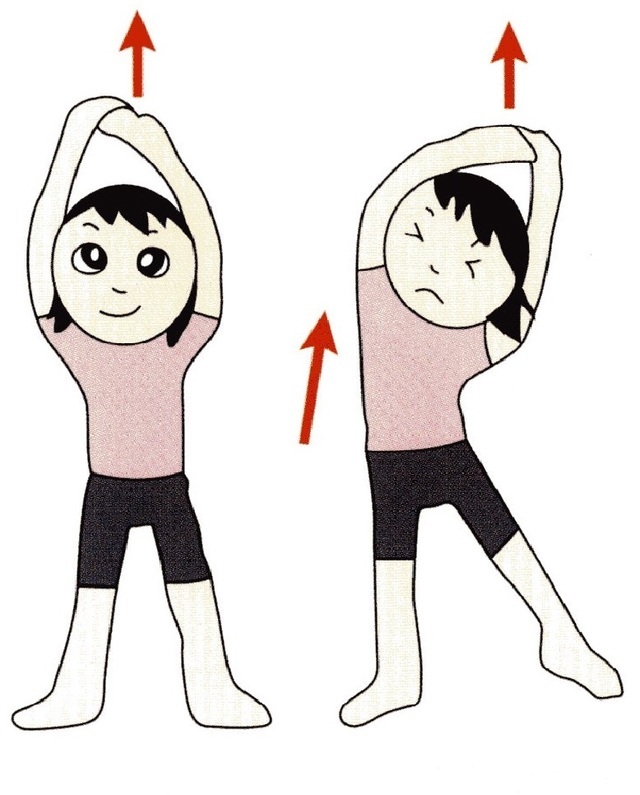
5.両手を組んで、わき腹の筋肉を伸ばす
両足を肩幅くらいに開いて立ち、頭の上で両手を組んで手の平を真上に向け、息を吐きながら腰を真横へゆっくりと押し出して、わき腹を伸ばします。
伸ばしたい側の足に体重を乗せるようにすると、バランスが取れます。
左右同じように、4~5回繰り返しましょう。
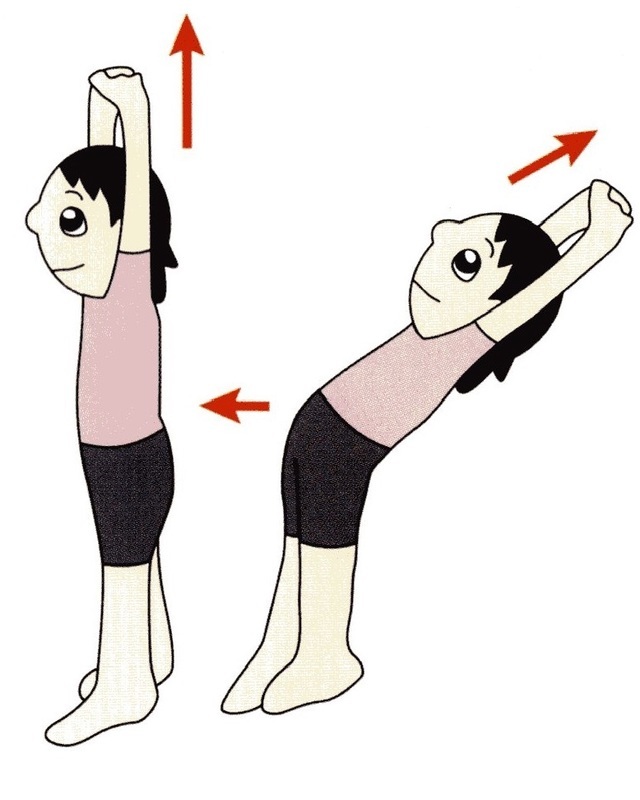
6.お腹の筋肉を伸ばす
手の平を真上に向け、両腕を真上に伸ばします。
息を吐きながら両腕を後ろに傾け、お腹を前に押し出します。
首や腰に十分注意して、気持ちよく感じる程度に行いましょう。
排便姿勢
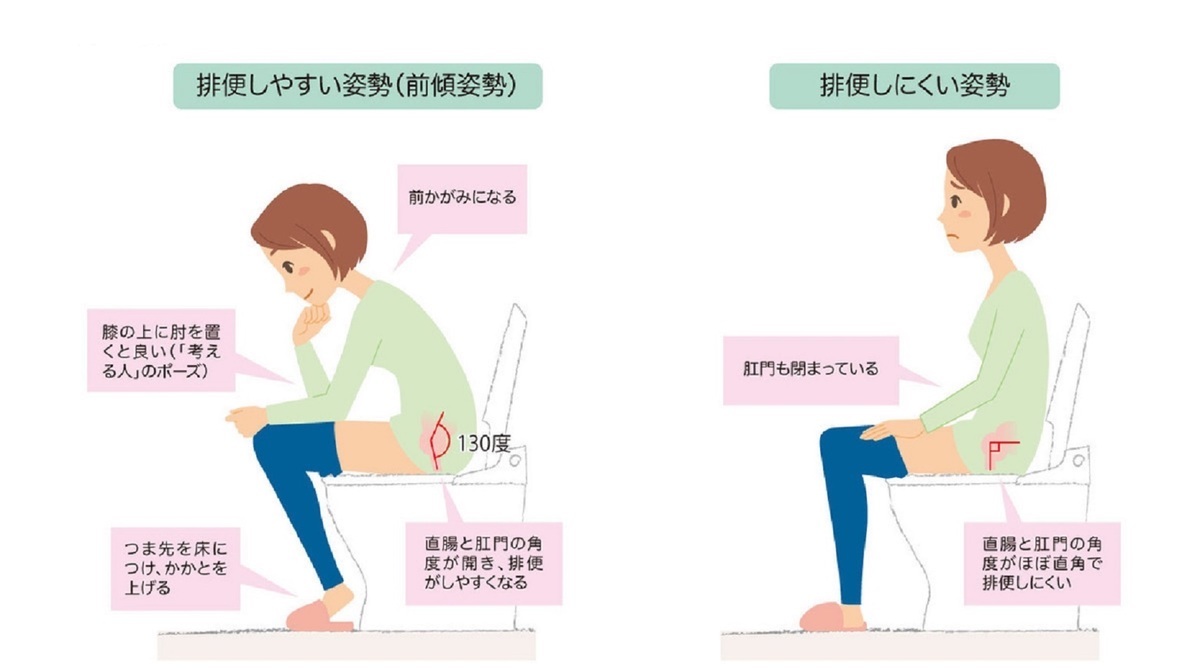
排便には「大腸の蠕動運動で便を直腸に移動させる力」、「排せつ物を上から下に落とす重力」、「グッといきむ・踏ん張る力」の3つのチカラが必要です。
この3つのチカラが最も有効に発揮できる姿勢が、洋式トイレの便座に前かがみに座った姿勢です。前かがみの姿勢をとることで、直腸と肛門の角度が鈍角に開きます。まっすぐなパイプの上から下に便を落とすイメージで、容易に排便ができるようになります。「ロダンの考える人」の姿勢が排便に最も適した姿勢といえます。
前かがみの座位ができなければ、大きなクッションを抱いてもらうことで解決できることもあります。足を開いて、足が床についているのか確認することも大切です。足がつかなければ、踏ん張ることができません。足が届かない場合は、踏ん張るための台を使うと効果的です。